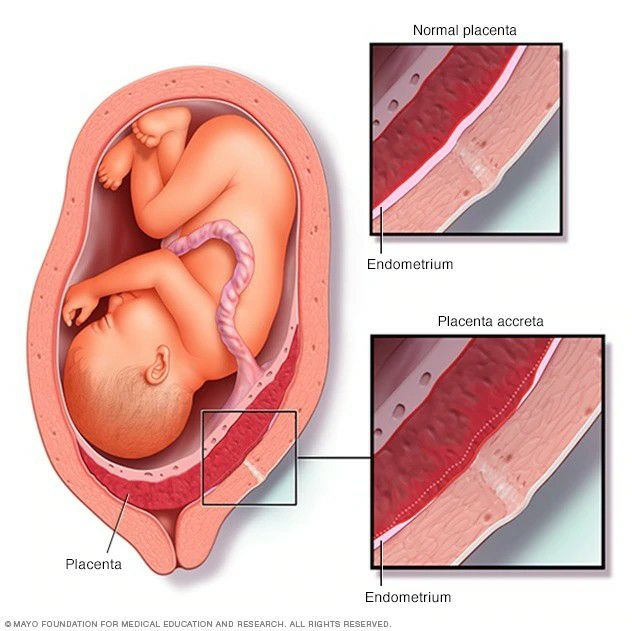
(Placenta accreta spectrum) كه pas اصطلاح عمومي است كه براي توصيف تهاجم غير طبيعي تروفوبلاست به ميومتر ازطريق ديواره رحم استفاده مي شود. از نظر باليني مهم است زيرا جفت در حين زايمان خود به خود جدا نمي شود و تلاش براي برداشتن دستي منجر به خونريزي مي شود كه مي تواند تهديد كننده زندگي باشد و معمولاً جراحي رحم را ضروري مي كند. تصور مي شود كه پاتوژنز بيشتر موارد كاشت جفت در ناحيه اي از دسيدواليزاسيون معيوب ناشي از آسيب قبلي به رابط آندومتر - ميومتر است. مهمترين عامل خطر برا ي آن جفت سرراه پس از زايمان سزارين است.
دراين تاپيك در مورد ويژگي هاي باليني و تشخيص PAS بحث خواهد كرد. مديريت بيماران مبتلا به PAS به طور جداگانه بررسي مي شود.
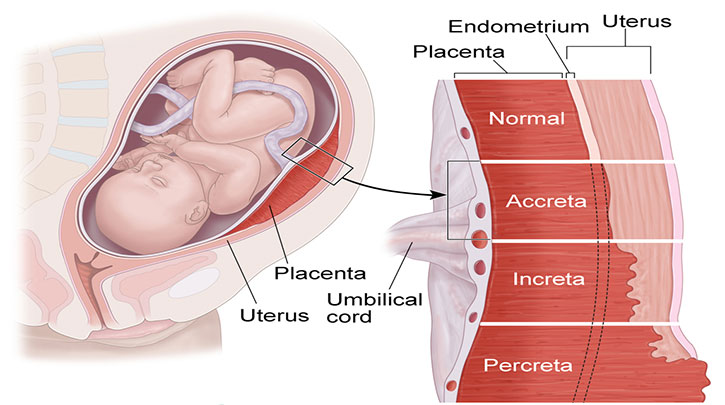
تعاريف مربوط به جفت آكرتاپركرتا اينكرتا
PAS: (قبلاً جفت چسبندگي غيرطبيعي جفت ناميده مي شد) اصطلاحي گسترده است كه شامل موارد زير است:
●Placenta accreta
- پرزهاي جفتي به ميومتر (بيشتراز دسيدوا) متصل مي شود.
●Placenta increta
- پرزهاي اينكرتا جفت به ميومتر رحم وارد ميشود
●جفت پركرتا پرزهاي جفتي دست اندازي از طريق ميومتر به سروز رحم يا اندامهاي مجاور نفوذ مي كنند.
شيوع در جفت آكرتاپركرتا اينكرتا
در يك بررسي سيستماتيك سال 2019 كه شامل 7001 مورد PAS در بين تقريباً 5.8 ميليون تولد بود، شيوع كلي جمع شده 0.17 درصد بود (دامنه 0.01 تا 1.1 درصد) اين به طور قابل توجهي بالاتر از 0.003 درصد شيوع در ايالات متحده در دهه 1950 است افزايش قابل توجه PAS، كه از دهه 1980 و 1990 آغاز شد و در سراسر جهان مشاهده شده است، به افزايش شيوع زايمان سزارين در دهه هاي اخير نسبت داده مي شود
جفت آكرتا بسيار شيوع بيشتري نسبت به جفت و پركرتا دارد. در مطالعه سيستماتيك، انواع و فراواني هاي جفت غير طبيعي عبارتنداز:
جفت آكرتا 63 درصد
جفت اينكرتا15 درصد
جفت پركرتا 22 درصد
پاتوژنز در جفت آكرتاپركرتا اينكرتا
پاتوژنز PAS با قطعيت شناخته نشده است. رايج ترين نظريه اين است كه دسيدواليزاسيون معيوب (دسيدوانازك، ضعيف شكل گرفته، جزئي، فقدان يا ناكارآمد) در ناحيه اي از زخم ناشي از جراحي قبلي رحم كه شامل رابط آندومتر ميومتر است، باعث مي شود كه دست اندازي پرزهاي جفت مستقيماً به آن متصل شوند يا به ميومتر وارد شود. اين نظريه با مشاهده اينكه 80 درصد بيماران مبتلا به PAS سابقه زايمان قبلي سزارين، كورتاژ و يا ميومكتومي را دارند پشتيباني مي شود. نظريه هاي ديگر، كه ممكن است نسبتاً مواردي را در بر داشته باشد، PAS را به تهاجم بيش از حد تروفوبلاستيك خارج عروقي يا بازسازي معيوب عروق مادر در ناحيه اي از زخم نسبت مي دهند.
در موارد نادر، آسيب شناسي رحم، مانند رحم دو شاخه، آدنوميوز يا فيبروئيدهاي زير مخاطي، ممكن است با نقص آندومتر ميكروسكوپي همراه باشد كه با عملكردهاي طبيعي آندومتر رحم تداخل داشته و در نتيجه امكان اتصال غير طبيعي جفت را فراهم مي كند . اين ممكن است وقوع نادر PAS را در زنان نخست زا بدون سابقه جراحي رحم توضيح دهد.
عواملي كه ميزان تهاجم پاتولوژيك را تنظيم مي كنند (به عنوان مثال، اكرتا در مقابل پركرتا) به خوبي مشخص نشده اند
جفت ممكن است داراي پرزهاي چسبنده و مهاجم باشد و عمق حمله با پيشرفت حاملگي تكامل يابد با اين حال، موارد تأييد شده از جفت پركرتا از اوايل هفته 16 بارداري وجود دارد، حداقل در بعضي موارد، در هنگام كاشت در مورد اينكه آيا جفت اكرتا، #اينكرتا يا پركرتا گسترش مي يابدمشخص مي شود و افزايش عمق تهاجم به افزايش مدت زمان حاملگي ارتباط ندارد.
در بعضي موارد، ممكن است وقوع چسبندگي جفت پركرتا به دليل از بين بردن جزئي يا كامل اسكار رحم باشد، كه دسترسي مستقيم تروفوبلاست خارج پرز جفت را به عمق ميومتر، سروز و فراتر از آن امكان پذير مي كند. در حقيقت، داده هاي در حال ظهور از مفهوم PAS به طور كامل ناشي از نقص در دسيدوا و يا رحم پشتيباني مي كنند . نقايص بزرگ و عميق ميومتريال غالباً با عدم وجود اپتليزاسيون مجدد طبيعي اسكار همراه است.
ويژگي هاي باليني در جفت آكرتاپركرتا اينكرتا
عوامل خطر - مهمترين عامل خطر براي ايجاد PAS جفت سرراه پس از زايمان سزارين قبلي است. در يك مطالعه آينده نگر شامل 723 زن مبتلا به جفت سرراه تحت زايمان سزارين، فراواني PAS با افزايش تعداد زايمان هاي سزارين به شرح زير افزايش مي يابد :
اولين زايمان با سزارين (اوليه)، 3 درصد
زايمان سزارين دوم، 11 درصد
سومين زايمان سزارين، 40 درصد
چهارمين تولد سزارين، 61 درصد
پنجم يا بيشتر زايمان سزارين، 67 درصد
در غياب جفت سرراهي، فراواني PAS در زناني كه تحت عمل سزارين قرار مي گيرند بسيار كمتر بود :
اولين زايمان با سزارين (اوليه)، 0.03 درصد
دومين زايمان سزارين دوم، 0.2 درصد
سومين زايمان با سزارين، 0.1 درصد
زايمان سزارين چهارم يا پنجم، 0.8 درصد
تولد ششم يا بيشتر از سزارين، 4.7 درصد
ساير عوامل خطر شامل سابقه جراحي رحم (به عنوان مثال، ميومكتومي درون حفره رحم، برداشت هيستروسكوپيك چسبندگي داخل رحمي، برداشتن كرونوال حاملگي خارج رحمي، اتساع و كورتاژ، آندومتر ابليشن)، بارداري اسكار سزارين، سن مادر بيشتر از 35 سال، مولتي پاريته، سابقه تابش لگن، برداشتن جفت به روش دستي، آندومتريت بعد از زايمان، و ناباروري / يا روش هاي ناباروري ناباروري (به عنوان مثال، به ويژه انتقال جنين هاي منجمد) فيبرهاي ميومتريال صفحه پايه (BPMF) در جفت خارج شده ممكن است توسط آسيب شناس گزارش شود و به نظر مي رسد يك عامل خطر براي باقي ماندن جفت يا PAS در شاخص و حاملگي هاي بعدي باشد، به ويژه هنگامي كه BPMF برجسته باشد.
در نظر گرفتن ساير عوامل خطر غير از سزارين قبلي در زنان در اولين بارداري مداوم اهميت ويژه اي دارد. در يك مطالعه گذشته نگر محدود به زنان نخست زا با جفت تهاجمي، خطر نسبي جفت تهاجمي براي كساني كه سابقه يك و دو پروسيجر قبلي زنان (از جمله كورتاژ مكش براي ختم بارداري) به ترتيب RR 1.5 (95٪ CI 1.1-1/9) و RR 2.7 (95٪ CI 1.7-4.4)بود
وجه به اين نكته مهم است كه به نظر مي رسد در تجزيه و تحليل چند متغيره، جفت سرراهي يك عامل خطر مستقل براي PAS باشد (نسبت شانسOR54، 95٪ CI 18-16)، در حالي كه جراحي قبلي رحم اينگونه نبود (OR1.5، 95٪ CI 0.4-5.1) جالب توجه است كه نسبت جنسيتي مرتبط با PAS در نوزادان دختر بيشتر است، كه برعكس نسبت جنسي طبيعي در جمعيت عمومي است كه نوزادان پسر بالاتراست.
تظاهرات باليني در جفت آكرتاپركرتا اينكرتا
در حالت ايده آل، PAS به دليل يافته هاي انجام شده در معاينه سونوگرافي زنان و زايمان در حالي كه بيمار بدون علامت است، مشكوك مي شود. اين بيماري اغلب در طي غربالگري سونوگرافي قبل از تولد در زنان مبتلا به جفت سرراه يا جفت قدامي پايين و جراحي قبلي رحم تشخيص داده مي شود. در زناني كه فاكتورهاي خطر كمتري براي چسبندگي غيرطبيعي جفت دارند، ممكن است در حين معاينه معمول سونوگرافي يك يافته اتفاقي باشد و گاهي اوقات، تشخيص تا زمان زايمان جفت انجام نمي شود
اولين تظاهرات باليني PAS معمولاً خونريزي گسترده و تهديد كننده زندگي است كه در زمان تلاش براي جداسازي دستي جفت در برابر يك باقي ماندن ساده جفت رخ مي دهد، كه بخشي يا تمام جفت به طور محكم به حفره رحم متصل است و هيچ صفحه جدايي نمي تواند ايجاد شود. با اين حال، ممكن است به عنوان خونريزي قبل از زايمان در شرايط جفت سرراهي ظاهر شود.
يافته هاي آزمايشگاهي احتمالي
افزايش آلفا فتوپروتئين سرم مادرانه (MSAFP)چندين گزارش هاي سريال و موردي، ارتباطي بين PAS و افزايش غيرقابل توضيح در غلظت سه ماهه دوم (MSAFP > 2 يا 2.5 ميانگين متوسط) گزارش كرده اند اگرچه سطح MSAFP بالا از تشخيص كاشت غير طبيعي جفت مبتني بر سونوگرافي پشتيباني مي كند، اما اين يك يافته اي غيرطبيعي و به تنهايي براي تشخيص مفيد نيست. علاوه بر اين، يك MSAFP طبيعي تشخيص را مستثني نمي كند.
ساير آناليت هاي جفت (به عنوان مثال، پروتئين پلاسماي A مرتبط با بارداري، گنادوتروپين جفتي بتا انساني) نيز با PAS مرتبط بوده و به دليل ارزش پيش بيني مثبت بسيار پايين واز نظر باليني نيز مفيد نيستند. نشانگرهاي پروتئوميك در خون مادران نويدبخش تشخيص PAS است با اين حال، آزمايش قبل از اينكه براي استفاده باليني توصيه شود، نياز به اعتبارسنجي وتاييديه گسترده دارد.
هماچوري جفت پركرتا با حمله مثانه مي تواند باعث هماچوري در دوران بارداري شود. يك مقاله مروري شامل 54 مورد تهاجم جفت پركرتا به مثانه گزارش كرد كه 17 مورد (31 درصد) با هماچوري مرتبط هستند. سيستوسكوپي در 12 بيمار انجام شد اما براي تشخيص قبل از عمل مفيد نبود. اين ممكن است به دليل تهاجم ميكروسكوپي به مثانه باشد كه در سيستوسكوپي قابل مشاهده نيست اما مي تواند منجر به هماچوري شود.
جفت آكرتاپركرتا اينكرتا
هنگامي كه پس از زايمان اقدام به برداشتن جفت مي شود، فقدان صفحه شكاف طبيعي بين صفحه پايه جفت و ديواره رحم منجر به خونريزي عمده مي شود. خونريزي به خصوص با جفت تهاجمي بيشتر به دليل افزايش عروق بيشتر در بستر جفت (نئواسكولاريزاسيون موضعي و گشاد شدن عروق) شديد است عوارض احتمالي خونريزي گسترده شامل انعقاد داخل عروقي منتشر، سندرم ديسترس تنفسي بزرگسالان، نارسايي كليه، جراحي بدون برنامه و مرگ و همچنين عوارض بالقوه ناشي از انتقال خون است.
هيستركتومي در هنگام زايمان ترانسفوزيون - PAS يك نشانه عمومي براي هيستركتومي peripartum است، به منظور جلوگيري يا كنترل خونريزي پس از زايمان. در يك بازبيني سيستماتيك شامل 7001 مورد PAS، عمل جراحي برداشتن رحم در قسمت زايمان در 52.2 درصد (95٪ CI 38.3-66.4) انجام شد و انتقال خون در 46.9 درصد (95 درصد CI 34.0-59.9) لازم بود نكته قابل توجه، PAS در موارد بدون جراحي رحم از نظر بافت شناسي تأييد نشد. نتايج ممكن است در بين جمعيت ها متفاوت باشد و ممكن است براي موارد تاييد شده بافت شناسي نادرست باشد.
افزايش عارضه مادر با جفت تهاجمي بيشترعارضه تركيبي مادر به خصوص با جفت پركرتا زياد است (86 در مقابل 27 درصد با آكرتا ). قبل از زايمان، پرگرتا ممكن است يكپارچگي اسكار هيستروتومي قبلي را به خطر بيندازد، و مستعد پارگي رحم است. زايمان و هيستركتومي اغلب پيچيده است زيرا ساختارهاي آناتوميك خارج رحمي، از جمله رگ هاي خوني در لگن، ممكن است توسط جفت مورد حمله قرار گيرند. اگر قبل از زايمان بيش از پركرتا به اكرتا مشكوك باشيد، آماده سازي قبل از عمل براي زايمان ممكن است ناكافي باشد. با اين حال، با وجود برنامه ريزي چند رشته اي، مديريت در يك مركز ارجاع، و سوظن قبل از زايمان به پركرتا، موربيديته شديد مادر مي تواند رخ دهد.
مروري بر 109 مورد از جفت پركرتا، انواع و دفعات عوارض زير را گزارش كرد:
انتقال بيش از 10 واحد (44 مورد)، عفونت (31 مورد)، مرگ مادر (8 مورد)، بستن مجراي ادرار يا تشكيل فيستول (هر كدام 5 مورد)، و پارگي خود به خودي رحم (3 مورد). اين موارد از پرسشنامه اي كه براي اعضاي انجمن پزشكان مادر و جنين و مطالعه گذشته نگر در يك موسسه صادر شده است. بنابراين، ميزان عوارض ممكن است بيشتر از مواردي باشد كه از يك سري نتايج احتمالي مشاهده مي شود.
عوارض نوزادي به نظر مي رسد زايمان زودرس و كوچك بودن نوزادان نسبت به سن بارداري در بارداري هاي پيچيده با PAS بيشتر باشد.
نتيجه نوزادان به شدت مربوط به سن حاملگي هنگام زايمان است اما به نظر نمي رسد به طور قابل توجهي تحت تاثير عمق حمله جفت قرار گيرد (اكرتا در مقابل پركرتا).
مرگ و مير مرگ مادر و زايمان غير عادي است
در موارد موردي از مراكز مراقبت عالي كه چند تخصصي در آنها معمولاً موجود است. با اين حال، اين گزارشات مستعد سوگيري وباياس هستند.
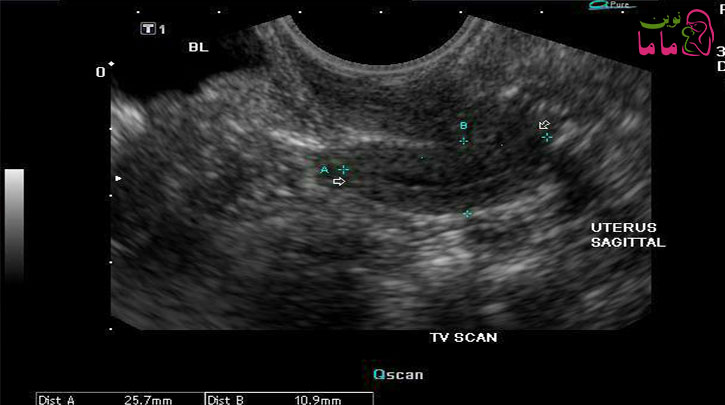
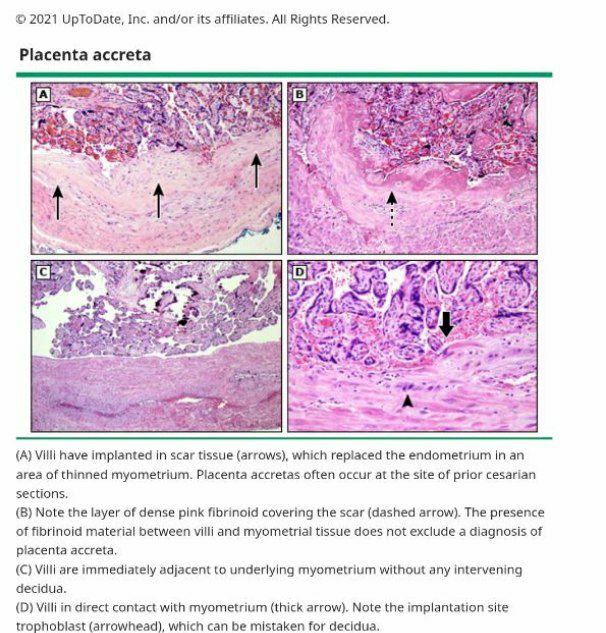
بافت شناسي جفت پس از زايمان يافته هاي هيستولوژيك پس از زايمان نشان مي دهد كه پرزهاي جفت مستقيماً بر روي ميومتر قرار گرفته يا به داخل يا از طريق آن تهاجم مي كنند، بدون اينكه يك صفحه دسيدوايي وجود داشته باشد. جفت بصورت آكرتا (تصوير 1)، اينكرتا (تصوير 2) يا پركرتا مشخص مي شود كه اين امر بستگي به بيشترين عمق تهاجم ميومتر (سطحي، عميق يا نفوذ به كل جدار رحم) دارد، به عنوان درجه چسبندگي يا تهاجم پرز هميشه يكنواخت نيست . با تشخيص اين يافته ها در ترميم هاي رحم يا در قطعات ميومتريوم چسبيده به جفت در كورتاژ، تشخيص اكرتا ممكن است در صورت عدم برداشتن رحم تأييد شود.
يك گروه پروتكلي براي بررسي پاتولوژيك ناهمگن و ميكروسكوپي موارد مشكوك به PAS تهيه كرده است، از جمله ارتباط با يافته هاي باليني و راديولوژيك معاينه استاندارد و دقيق مي تواند براي بحث بعد از زايمان با بيماران و تحقيقات مفيد باشد.
غربالگري و تشخيص جفت آكرتاپركرتا اينكرتا قبل از تولد
غربالگري و تشخيص قبل از زايمان از اهميت زيادي برخوردار است تا بيمار و خانواده اش در مورد مشكوك به ناهنجاري جفت مشورت داده و سايت و برنامه مناسبي براي زايمان تهيه شود. آماده سازي قبل از عمل، از جمله در دسترس بودن تخصص جراحي و راديولوژي، اجزاي خون براي انتقال خون و تجهيزات مناسب، نتيجه را بهبود مي بخشد. در يك متاآناليز (11 مطالعه، 700 حاملگي)، زنان با تشخيص قبل از زايمان PAS از دست دادن خون كمتر (ميانگين اختلاف 0.9 ليتر) و انتقال سلول هاي قرمز كمتر (اختلاف 1.5 واحد) كمتر از زناني بود كه اين بيماري هنگام زايمان تشخيص داده شد
كانديدها و روش غربالگري خانمهايي كه جفت سرراه يا جفت قدامي پايين و جراحي قبلي رحم دارند بايد ارزيابي دقيق سونوگرافي از طريق شكم و ترانس واژينال براي صفحه رابط بين جفت و ميومتر را تقريباً بين هفته هاي 18 تا 24 بارداري انجام دهند. در اين سن حاملگي، تشخيص قبل از تولد PAS مي تواند با دقت نزديك به 90 درصد انجام شود يا رد شود، اگرچه در مطالعات مبتني بر جمعيت، تشخيص قبل از تولد در يك و نيم تا دو سوم موارد انجام نشده است استفاده مداوم از يك پروتكل غربالگري هدفمند ممكن است مفيد باشد.
تشخيص قبل از زايمان PAS در بيماران مبتلا به جفت سرراه يا جفت پايين بعد از يك يا چند مورد زايمان قبلي به روش سزارين به علاوه مطالعات تصويربرداري حاوي لانه گزيني غيرطبيعي، هنگامي كه مطالعات تصويربرداري لانه گزيني طبيعي جفت را نشان مي دهد، مي توان تشخيص را به طور منطقي كنار گذاشت.
جفت آكرتاپركرتا اينكرتا
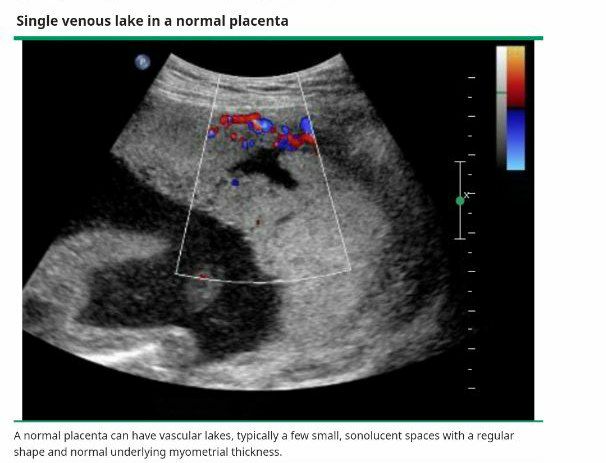
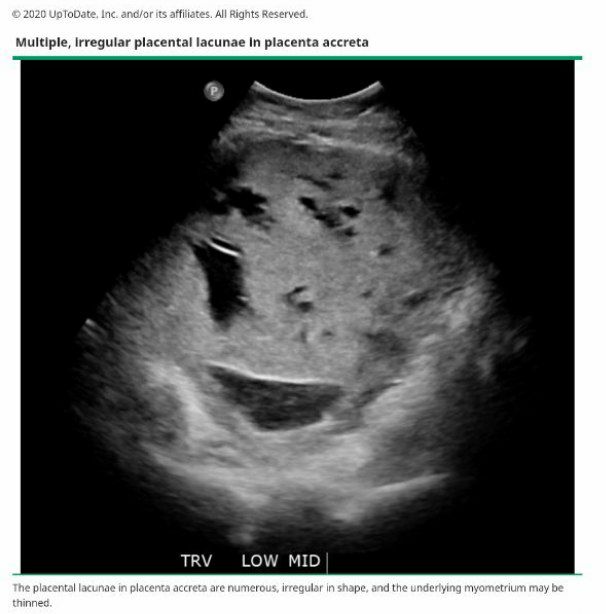
بر اساس تجربه ما از مديريت صدها مورد، ما دريافته ايم كه لاكونهاي جفت (كه به صورت فضاهاي تك سلولي درون جفتي به نظر مي رسند) و ايجاد اختلال در رابط بين سروز ديواره مثانه و رحم (خط مثانه) قابل اعتمادترين يافته هاي سونوگرافي تشخيصي هستند. كالرداپلر عروقي كه جريان آشفته (و يا هرج و مرج) جريان لاكونري را نشان مي دهد و / يا مقاومت عروقي را مي توان يافت. اگر مطالعات سونوگرافي غيرقطعي يا مبهم باشد (به عنوان مثال، اگر ناحيه مورد نظر قسمت قدامي رحم تحتاني نباشد، مانند بعد از ميومكتومي، ممكن است تصويربرداري رزونانس مغناطيسي (MRI) انجام شود تا تشخيص داده شود كه آيا اين بر مديريت بيمار اثر دارد؛ با اين حال، سودمندي اطلاعات اضافي به دست آمده توسط MRI نامشخص است.
منبع: www.uptodate.com
ترجمه وگردآوري مطالب : راضيه فرقاني كارشناس مامايي
برچسب:
،
ادامه مطلب
امتیاز دهید:
رتبه از پنج:
0
بازدید: